Hygiène
Chaque établissement de santé organise en son sein la lutte contre les infections associées aux soins.
Par ce biais, le Centre de Rééducation Cardiaque de la Brie a institué un Comité de Lutte contre les Infections associées aux soins(CLIN) qui met en œuvre des actions de lutte contre les infections associées aux soins et qui définit un programme annuel d’actions afin d’améliorer continuellement la qualité des soins.
Président du CLIN : DR H. WEBER
Vice-président du CLIN : DR R. DUMAINE
Infirmière hygiéniste : MME B. ZAMBLERA

Fonctionnement du C.L.I.N en France
Le C.L.I.N. élit un Président et un Vice-Président parmi les praticiens hospitaliers.
Il se réunit au moins trois fois par an.
Les représentants des usagers assistent avec voix consultative à la séance au cours de laquelle sont discutés le rapport d’activité et le programme annuel d’actions.
Le comité peut entendre toute personne compétente sur les questions inscrites à l’ordre du jour.
Rôle du C.L.I.N en France
Le Comité de Lutte contre les Infections associées aux soins définit un programme annuel d’actions pour assurer :
- la prévention des infections associées aux soins, notamment par l’élaboration et la mise en œuvre de recommandations de bonnes pratiques d’hygiène,
- la surveillance des infections associées aux soins,
- la définition d’actions d’information et de formation de l’ensemble des professionnels de l’établissement en matière d’hygiène hospitalière et de lutte contre les infections associées aux soins,
- l’évaluation périodique des actions de lutte contre les infections associées aux soins.
Par ailleurs, le C.L.I.N.
- coordonne l’action des professionnels de santé dans les actions de prévention et de surveillance,
- prépare le programme de lutte contre les infections associées aux soins.
- élabore un rapport annuel d’activité de lutte contre les infections associées aux soins.
Le C.L.I.N. est également chargé de définir, en relation avec les professionnels de soins, les méthodes et indicateurs adaptés aux activités de l’établissement permettant l’identification, l’analyse et le suivi des risques infectieux associés aux soins.
Il est enfin consulté lors de la programmation de travaux, l’aménagement de locaux ou l’acquisition d’équipements susceptibles d’avoir une répercussion sur la prévention et la transmission des infections associées aux soins dans l’établissement.
Le bilan d’activité du CLIN
Ses objectifs sont intégrés dans les indicateurs d’un tableau de bord des infections associées aux soins afin d’inciter tous les établissements à mesurer leurs actions et leurs résultats dans la lutte des infections associées aux soins.
Il vise aussi à permettre un suivi dans le temps et des comparaisons entre les établissements : facteurs d’amélioration de la qualité.
Enfin il répond à une demande légitime d’informations et de transparence de la part des usagers.
Ces indicateurs reflètent l’engagement global de l’établissement pour la prévention des infections associées aux soins et les résultats de chaque indicateur sont donnés sous la forme d’un score, mesurant la performance de l’établissement, et d’une classe allant de A à E, situant l’établissement par rapport aux autres établissements de la même catégorie.
Les indicateurs sont :
- ICALIN : indicateur composite des activités de lutte contre les infections associées aux soins.
- ICSHA : indicateur de volume de solutions hydro alcooliques consommées.
- ICATB : indice composite de bon usage des antibiotiques
- ICABMR : indice composite de Maîtrise de la diffusion de Bactéries Multi-Résistantes
Résultats du tableau de bord du Centre de Rééducation Cardiaque de la Brie
ICALIN 2
- 2016 CLASSE A 87.5%
- 2017 CLASSE A 83.5%
- 2018 NON CONCERNÉ 0%
ISCHA 2 (2016-2017)
ISCHA 3 2018
- 2016 CLASSE A 105.8%
- 2017 CLASSE B 72%
- 2018 CLASSE C 63.7%
ICATB 2
- 2016 CLASSE A 83%
- 2017 NON CONCERNÉ 0%
- 2018 CLASSE A 92%
BMR
- 2016 CLASSE A 100%
- 2017 NON CONCERNÉ 0%
- 2018 NON CONCERNÉ 0%




INFORMATIONS
Qu’est-ce qu’une infection associée aux soins ?
Une infection associée aux soins est une infection contractée dans un établissement de santé.
Si l’infection apparaît moins de 48h après l’admission, on en déduit que l’infection était en incubation au moment de l’admission, et qu’elle n’a donc pas été contractée dans l’établissement de soins. L’infection n’est pas nosocomiale.
Vient du latin ‘nosoconium’= hôpital ; du grec ‘nosos’= malade ; komein= soigner
Comment contracte-t-on une infection nosocomiale ?
L’hôpital et la clinique abritent de nombreuses sources de germes (agents infectieux tels que les virus et les bactéries) : la principale source de contamination est le patient lui-même, le personnel joue un rôle de vecteur de transmission. Plus rarement, le matériel et l’environnement aérien ou hydrique peuvent être des sources de contamination nosocomiale.
Les infections ont donc le plus souvent une origine « endogène » qu’ « exogène’’ :
-les infections « endogènes » :
Le patient est infecté par ces propres germes au cours de certains soins (actes chirurgicaux, sondage urinaire, respiration artificielle…).
On parle alors d’auto-infection.
-les infections « exogènes » :
Le patient est infecté par des germes provenant d’autres personnes (personnel soignant, autre malade, visiteur) ou de l’environnement.
On parle d’infection croisée.
Comment peut-on prévenir les infections associées aux soins?
Il n’est pas toujours possible d’éviter la transmission de telles infections. Mais il est tout à fait possible de limiter leur fréquence et leur gravité.
Par le respect des précautions d’hygiène et d’asepsie:

La transmission des germes à l’hôpital se fait principalement par les mains du personnel soignant. Elles doivent donc être lavées avant et après chaque soin ou frictionnées avec une solution hydro alcoolique.
La peau du patient doit être désinfectée avant tout geste invasif, c’est à dire entraînant une lésion de l’organisme (pose d’une perfusion, intervention chirurgicale,…).
Le matériel utilisé pour ces actes doit être également parfaitement désinfecté et/ou stérilisé selon les protocoles définis par l’hôpital.
Par le contrôle de l’environnement du patient :
L’eau, l’air et les surfaces sont naturellement contaminés par des germes. Il est donc nécessaire de contrôler fréquemment la qualité bactériologique de l’air et de l’eau. Il faut néanmoins savoir que la contamination par l’environnement est assez rare.
(cf. légionellose, aspergillose)

Quelles sont, en France, les infections associées aux soins les plus courantes et quels sont les principaux germes impliqués?
Sites les plus fréquemment infectés:
Sonde urinaire
- Appareil urinaire 36%
Ventilation assistée
- Voies respiratoires 21%
Interventions chirurgicales
- Site opératoire 11%
Pose d’un cathéter
- Système sanguin 6%
Pose et manipulation du cathéter
- Cathéter 4%
Principaux germes impliqués dans les infections associées aux soins:
Les germes les plus fréquemment identifiés lors d’une infection nosocomiale sont Escherichia coli, Staphylococcus aureus et Pseudomonas aeruginosa.
Certaines de ces bactéries posent avant tout le problème des multirésistances aux antibiotiques. Ces bactéries multi résistantes ou BMR ne sont sensibles qu’à un petit nombre de familles ou de sous-familles d’antibiotiques. Le traitement d’infections pour lesquelles sont impliquées des BMR apparaît donc souvent problématique. Une espèce prédomine actuellement en France : Staphylococcus aureus résistant à la méticilline (SARM).
Quelle est la probabilité d’acquérir une infection lorsque je rentre à l’hôpital ?
En 2001, une enquête a été réalisée à l’échelon national dans 1533 hôpitaux (environ 91 % des lits d’hospitalisation publique). Les résultats de cette étude montraient que 6,9% des patients présentaient une infection nosocomiale, soit un peu plus d’un malade sur vingt.
Mais ce taux varie en fonction de la situation médicale du patient (cf.
Facteurs de risques), de la charge en soins et par conséquent du service d’hospitalisation. Ainsi, les services de réanimation où les patients sont plus fragilisés et subissent plus de soins, sont plus touchés avec près d’1 patient infecté sur 3. En revanche, la pédiatrie ne présente qu’un taux faible d’infections (moins de 5%).
Quelle peut être la gravité d’une infection associée aux soins?
Toutes les infections n’ont pas la même gravité.
Cette gravité dépend, d’une part de l’état du patient et d’autre part, de la virulence de l’agent infectieux. Plus le patient est fragilisé, plus l’infection sera grave.
Les infections urinaires, qui représentent les infections associées aux soins les plus fréquentes, ne sont en général pas graves. En revanche, certaines infections pulmonaires ou certaines septicémies (infections provoquées par des agents pathogènes présents dans le sang) peuvent être très graves et parfois entraîner la mort.
Le risque est surtout la contamination des autres patients.
Les infections associées aux soins ne peuvent être totalement évitées mais le respect strict des règles d’hygiène permet de diminuer le risque.




La prévention
Pour les visiteurs
Les visiteurs peuvent constituer une source ou un vecteur d’infection.
Pour cette raison, il est nécessaire de respecter quelques règles :
Les visiteurs présentant une maladie des voies respiratoires ou toute autre maladie transmissible ne doivent pas entrer dans les secteurs de soins.

Les plantes en pot ne sont pas acceptées dans notre établissement mais les fleurs coupées sont autorisées dans les chambres des malades.
Toutefois l’eau des fleurs coupées doit contenir quelques gouttes d’eau de Javel, afin d’éviter le développement de nombreux micro-organismes.
Sans oublier un lavage des mains après chaque manipulation.
Les visiteurs doivent se laver les mains ou se frictionner les mains avec une solution hydro alcoolique qu’ils trouveront dans toutes les chambres, avant et après la visite d’un malade afin d’éviter la transmission manuportée de germes.
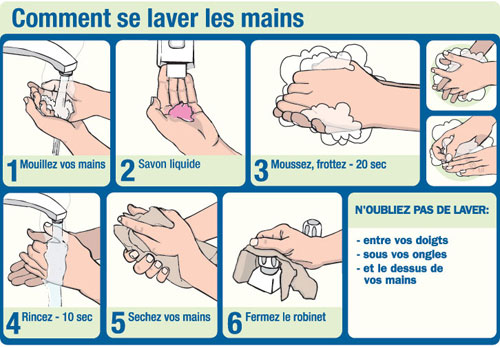
Un lavage simple des mains
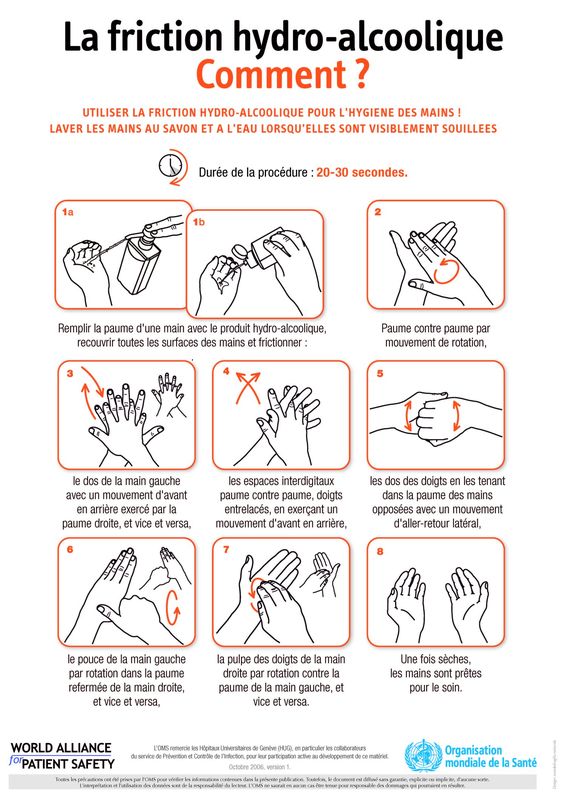
Une friction avec une solution hydro-alcoolique
Les visiteurs doivent accepter qu’un malade soit placé en isolement, particulièrement adapté à la prévention de maladies transmissibles et de la transmission de bactéries résistantes aux antibiotiques.
Cet isolement ne préjuge pas de la gravité de l’état du patient.
Pour les patients :
Le patient ne doit pas manipuler personnellement les dispositifs invasifs tels que les cathéters, sondes, perfusions…
Le patient doit avoir une bonne hygiène corporelle.
Il est indispensable qu’il se lave les mains ou qu’il se frictionne les mains avec une solution hydro alcoolique présent dans chaque chambre :
-après être allé aux toilettes
-avant chaque sortie de sa chambre.
Il doit si possible prendre une douche tous les jours et utiliser ses propres toilettes.

En cas d’infection par des bactéries multi résistantes aux antibiotiques (BMR), le patient doit accepter d’être placé en isolement, transitoirement, afin d’éviter de contaminer les autres patients, ce qui peut être un risque majeur du fait de la présence de patients immunodéprimés dans l’établissement.
Nous avons donc un protocole strict :
-recherche de germes dès l’admission du patient
-dès que les résultats sont négatifs= levée de l’isolement.
